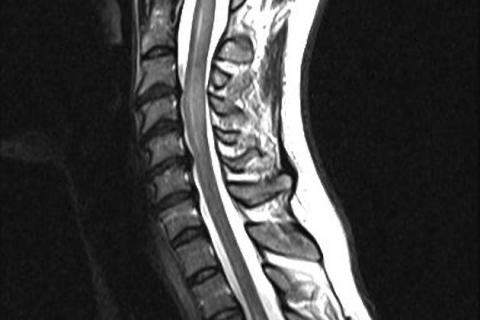
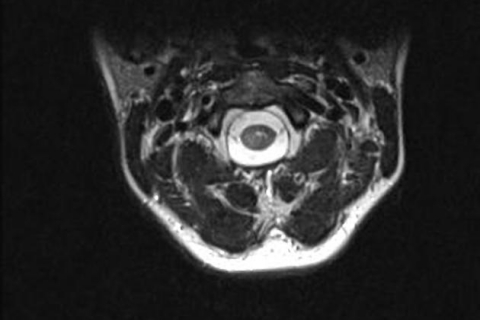
Течение рассеянного склероза имеет существенные различия в наборе и тяжести симптомов, темпе прогрессирования нарушений. Они зависят характеристик аутоиммунного процесса, локализации и распространённости поражения нервной системы.
Обратимые симптомы заболевания связаны с демиелинизирующим поражением нервных волокон центральной нервной системы. Длительное течение демиелинизирующего поражения отростков нервных клеток приводит к их гибели.
Основными симптомами заболевания являются чувствительные нарушения (37%), неврит зрительного нерва (36%) и слабость в конечностях (35%). Вторичные симптомы, такие как утомляемость и депрессия, развиваются как следствие нарушений, связанных с первичными симптомами.
Клинически изолированный синдром (КИС)
Для клинической картины дебюта РС характерен ‘клинически изолированный синдром’ (КИС) – эпизод неврологических нарушений (часто описывается как «клиническое обострение» или «обострение») продолжительностью не менее 24 часов, вызванный воспалением/демиелинизацией одного или нескольких участков ЦНС. Несмотря на то, что течение РС является индивидуальным и его практически невозможно предсказать, в целом для заболевания характерны периодические обострения и прогрессирование выраженности инвалидизации. Продолжительность обострений составляет обычно от нескольких дней до нескольких недель, неврологическая симптоматики постепенно исчезает даже без лечения. Регресс симптоматики чаще отмечается на начальных стадиях заболевания, и связан вероятно с прекращением воспалительных изменений и, в некоторой степени, с репаративной ремиелинизацией поражённых аксонов. Прогрессирование инвалидизации связывается с хронической демиелинизацией, глиозом и поражением аксонов.
Для инвалидизации при РС характерно постоянное прогрессирование, что является причиной вторичных осложнений, таких как пневмония.
Несмотря на то, что РС сам по себе не является смертельным заболеванием, вторичные осложнения являются причиной смерти около двух третей пациентов. Ожидаемая продолжительность жизни у лиц, страдающих РС, снижается приблизительно на 10 лет.
Характер развития и течения рассеянного склероза
На основании клинических характеристик с 1960-х выделяется четыре клинических фенотипа (типа течения) РС:
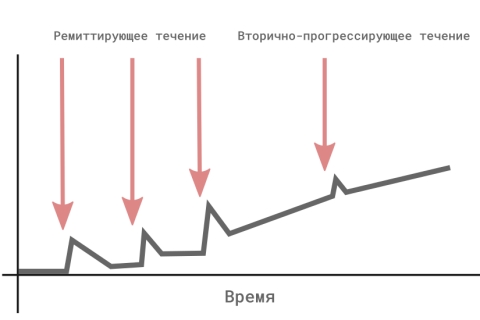
Ремиттирующе-рецидивирующий тип <(ремиттирующий)>РС (РРРС) – у пациентов развиваются отчётливые периоды обострений, которые сменяются периодами ремиссий без прогрессирования заболевания.
Вторично-прогрессирующий тип РС (ВПРС) – после начала заболевания с ремиттирующим течением у пациентов развивается прогрессивное нарастание выраженности неврологических нарушений между обострениями.
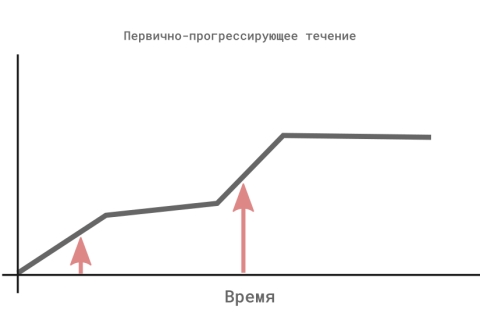
Первично-прогрессирующий тип РС (ППРС) – у пациентов на ранних стадиях развивается постоянное прогрессирование заболевания, которое не сопровождается периодами обострений.
Прогрессивно-рецидивирующий (ПРРС) — характеризуется периодами обострений и нарастанием неврологического дефицита при отсутствии ремиссий.
Для доброкачественного течения РС характерно развитие одного обострения (острое появление симптомов) и после чего в течение нескольких лет клинических симптомов не отмечается. В противоположность этому, злокачественное (агрессивное) течение РС предполагает утрату способности к передвижению без посторонней помощи (EDSS ≥6) в течение пяти лет с момента развития заболевания. По данным одноцентрового исследования с участием 487 пациентов, агрессивное течение РС отмечалось в 12% случаев (Gholipour T. Healy B. 2011). Использование модели «агрессивного течения» в популяционном исследовании более 4000 пациентов, установило частоту встречаемости этого типа у 6% включённых пациентов. Наиболее частыми прогностическими признаками «злокачественного» течения были пожилой возраст дебюта и прогрессирующее течения с начала заболевания (Menon S, Shirani A, 2013).
РРРС является наиболее распространённой формой течения на начальных этапах заболевания (85% пациентов), однако с течением времени, неврологические нарушения усиливаются и состояние переходит в ВПРС, с обострениями или без обострений. ППРС является наиболее тяжёлой формой течения РС, и развивается у 15% пациентов (обычно в возрасте около 40 лет). ППРС является наиболее редким типом течения.
Клинически-изолированный синдром
Первый клинический эпизод, характерный для рассеянного склероза.
Имеет следующие признаки:
Монофазный клинический эпизод, который в соответствии с жалобами пациента и данными объективного осмотра расценивается как очаговое или многоочаговое поражение нервной системы.
Острое или подострое развитие продолжительностью не менее 24-х часов с развитием стойких нарушений или последующим восстановлением утраченных функций.
Развивается в отсутствии лихорадки или признаков инфекционного заболевания.
Клиническая картина соответствует типичному обострению РС (приступ или экзацербация, но без указаний на РС в анамнезе.
Для клинического изолированного синдрома (КИС) характерны следующие нарушения:
- Односторонний зрительный неврит, проявляющийся болезненным монокулярным нарушением зрения, нечёткостью зрения или скотомой
- Безболезненной диплопией в связи с межъядерной офтальмоплегией (часто, двусторонней) или, реже, вследствие пареза глазодвигательного нерва
- Стволовыми или мозжечковыми симптомами, таким как описанная ранее диплопия, атаксия, нистагм при слежении за предметом, головокружением вращательного характера, онемение лица или приступами дизартрии
- Синдромом неполного поперечного поражения спинного мозга, обычно с преобладанием чувствительных симптомов, включая частичный симптом Броун-Секара или симптом Лермитта; другими проявлениями могут быть сфинктерные симптомы, в вовлечением мочевого пузыря (например, недержание мочи), чаще чем кишечника и эректильной дисфункции.
- Симптомы обычно развиваются в течение нескольких часов или нескольких дней, затем постепенно регрессируют через несколько недель, несколько месяцев.
- При первичном обращении пациента могут отмечаться как симптомы, соответствующие одному очагу поражения, так и симптомы многоочагового поражения головного мозга.
Характерные и атипичные признаки рассеянного склероза
|
Характерные признаки рассеянного склероза |
|
Течение с обострениями и ремиссиями |
|
Возраст начала 15–50 лет Неврит зрительного нерва Симптом Лермитта Межъядерная офтальмоплегия Общая слабость Гиперчувствительность к высокой температуре окружающей среды (феномен Утхоффа) Признаки, не характерные для рассеянного склероза Неуклонное прогрессирование Начало в возрасте младше 10 лет и старше 50 лет Признаки поражения коры головного мозга (афазия, апраксия, алексия или синдром «игнорирования») Ригидность или стойкая дистония Судороги Раннее развитие деменции Развитие неврологического дефицита в течение нескольких минут |
Клинические проявления рассеянного склероза
|
Признаки и симптомы |
Всего (%) |
|
Нарушения/изменения чувствительности конечностей |
31 |
|
Нарушения зрения |
16 |
|
Двигательные нарушения (подострые) |
9 |
|
Диплопия |
7 |
|
Нарушения ходьбы |
5 |
|
Двигательные нарушения (острые) |
4 |
|
Нарушения равновесия |
3 |
|
Чувствительные нарушения в области лица |
3 |
|
Симптом Лермитта (ощущение сходное с ударом электрическим током, распространяющееся вниз по позвоночнику и/или в конечности при сгибании шеи) |
2 |
|
Головокружение |
2 |
|
Нарушения мочеиспускания |
1 |
|
Атаксия конечностей |
1 |
|
Острая поперечная миелопатия |
1 |
|
Боль |
<1 |
|
Другие |
3 |
|
Полисимптомное начало |
14 |
Тяжесть заболевания
Выраженность функциональных нарушений, вызванных неврологическими симптомами, наиболее значимая для пациента характеристика заболевания, очень вариабельна.
У большинства пациентов развивается ремиттирующий РС (РРРС). Доля пациентов с РРРС со временем неуклонно уменьшается, в отсутствии терапии, через девять лет, ремиттирующий характер течения сохраняется только у половины пациентов, прежде всего, за счёт развития вторично-прогрессирующего течения рассеянного склероза (Weinshenker B. G. 1994). В дальнейшем, состояние пациентов начинает ухудшаться вне обострений.
Крайними состояниями спектра тяжести заболевания являются «доброкачественная» и «злокачественная» формы РС. Однако, использование таких определений возможно только при ретроспективной оценке и требует особого внимания, поскольку течение рассеянного склероза может существенно меняться (Lublin FD, Reingold SC, 2014).
Отдельно рассматриваются активность и прогрессирование заболевания.
Активность заболевания — клинические обострения или МРТ-признаки образования очагов, накапливающих контраст и/или новых или увеличения старых очагов на T2 изображениях.
Прогрессирование заболевания (определяется на основании усиления тяжести неврологических нарушений) — процесс, отличающийся от обострений.
Для оценки тяжести состояния пациентов используется шкала Куртцке (EDSS, expanded disability status scale, русскоязычная онлайн-версия: http://edss.neurol.ru/). Наряду с распространённым использованием шкалы в клинических исследованиях, она широко распространена в практике.
Частота обострений
Средняя частота обострений РС по данным нескольких исследований составляет 0,4 — 0,6 в год. Частота обострений выше в первые годы заболевания и снижается с течением времени. Отдельные данные указывают, что высокая частота обострений в первые 2–5 лет с момента постановки диагноза РС сочетается с повышенным риском вторичного прогрессирования и тяжестью инвалидизации пациентов.
Обострения РС чаще развиваются после стрессовых событий. Наиболее сильные доказательства были получены в мета-анализе 14-ти обсервационных исследований, в котором была установлена значимая связь между стрессом и обострениями РС (Mohr D. C. Hart S. L. 2004). Однако, результаты исследования могут быть неточны вследствие системной ошибки — склонности людей фиксировать определённые воспоминания.
Скорость прогрессирования
В большинстве случаев тяжесть состояния пациентов с РС нарастает медленно и постепенно.
В исследовании Tremlett H, Paty D, (2006) были сделаны следующие наблюдения:
- Медиана времени с момента начала заболевания до оценки EDSS 6 (Для преодоления 100 м с отдыхом или без необходимо периодическое или постоянное одностороннее использование вспомогательных средств (трость, костыль) составляло 27,9 лет; медиана возраста достижения оценки EDSS 6 — 59 лет.
- Первично-прогрессирующий тип течения сочетается с более быстрым нарастанием функциональных нарушений, чем ремиттирующее течение, и является фактором риска более быстрого развития потребности в использовании трости или других вспомогательных средств, как с момента начала заболевания (ОШ 2,90,95% ДИ 2,39–3,52), так и с рождения (ОШ 2,68,95% ДИ 2,20–3,26).
- Несмотря на то, что прогрессирование заболевания у мужчин было более быстрым, чем у женщин, потребность в использовании трости возникала в сходном возрасте (58,8 и 60,1 лет, соответственно), мужской пол не был связан с худшим исходом после устранения других факторов.
- После устранения влияния других факторов, характер симптомов в начале заболевания (моторные, чувствительные, неврит зрительного нерва, мозжечковые, атаксия или стволовые симптомы) не имел прогностического значения для определения характера прогрессирования заболевания.
- Более ранний возраст начала заболевания сочетался с более медленным прогрессированием, но пациенты у которых заболевание развивалось в более старшем возрасте были старше и на момент достижения оценки 6 по EDSS, чем пациенты молодого возраста.
Распространённость изменений вещества головного мозга по данным МРТ имеете для прогноза большее значение, чем набор симптомов в начале заболевания. Это наблюдение обозначается термином «клинико-радиологический парадокс» и объясняется ростом значения очагов, которые ранее не вызывали клинических симптомов, с прогрессированием вторичных дегенеративных изменений вещества головного мозга. Механизм объясняет более быстрое прогрессирование РС у пожилых людей (снижение резервных возможностей головного мозга вследствие хронических сосудистых и дегенеративных изменений). Связь клинических проявлений РС с сохранностью ткани мозга, не поражённой демиелинизирующим процессом, оценивается в топографической модели Krieger S. C. Sumowski J. (2018).
Модель подчёркивает важность быстрого начала лечения пациентов с КИС и малосимптомными формами заболевания, коррекции факторов риска других механизмов поражения мозга (прежде всего, сосудистых и токсических). Прогностическая значимость модели подтверждается повышенным риском инвалидизации, связанной с РС, у курильщиков, лиц с избыточной массой тела и имеющих низкий социальный статус (Briggs FB S, Thompson NR, 2019).
Таблица
Прогрессирование инвалидизации при различных типах течения рассеянного склероза (Lublin FD, Reingold SC. Defining the clinical course of multiple sclerosis: results of an international survey. Neurology 1996; 46:907–11. )
Беременность и рассеянный склероз
В-целом, беременность не влияет на общую частоту обострений РС: риск экзацербаций снижается во время беременности (во время III триместра снижение риска составляет 70%) и повышается сразу после беременности (Airas L, Kaaja R. 2012). Причиной такой динамики считается снижение уровня эстрогенов сразу после родов, а также прекращение иммуносупрессии (во время беременности T-хелперы Th1, оказывающие преимущественно противовоспалительное действие, более активны, чем Т-хелперы Th2; иммунотропное действие прогестерона на иммунитет характеризуется двухфазной зависимостью от концентраций — высокие концентрации — подавляют иммунитет, а низкие — стимулируют).
Рассеянный склероз не оказывает влияния на течение или исход беременности (за исключением большей доли пациенток, которым требуется хирургическое родоразрешение, Jalkanen A, Alanen A, 2010). Проведение эпидуральной анестезии в родах не вызывала повышения частоты обострений РС (Confavreux с соавт. 1998; Vukusic с соавт. 2004, Harazim H, Štourač P, 2018).
В исследованиях на животных и небольших выборках клинических наблюдений не показано значимого риска МРТ при беременности, однако, традиционно стараются избегать исследований в I триместре (Paavilainen T, Kurki T, 2007).
Рекомендации по ограничениям к лечению РС во время беременности в настоящее время основаны на экспертном мнении. Накопление наблюдений использования препаратов, изменяющих течение рассеянного склероза (ПИТРС), привело к смене рекомендации прекратить лечение до зачатия, на требование прекращения лечения только с наступлением беременности. По данным испанского исследования, использование ПИТРС во время беременности не прекращают до трети матерей (De Las Heras V, De Andres C, 2007). В большинстве исследований указывается на безопасность ПИТРС при беременности.
В случае развития обострения во время беременности возможно лечение иммуноглобулинами и метилпреднизолоном в высокой дозе.
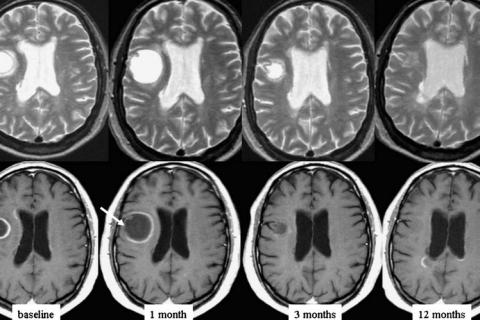
Получены ограниченные данные о снижении риска обострения РС при грудном вскармливании (Langer-Gould A, Huang SM, 2009). При развитии обострений во время грудного вскармливания, безопасным признано внутривенное введение иммуноглобулина (Achiron A, Kishner I, 2004). Эффективность этого лечения уступает пульс-терапии кортикостероидами.
Таблица
Факторы, сочетающиеся с повышением частоты обострений
- Послеродовый период
- Снижение количества E2 (эстрадиол) и E3 (эстриол) в сыворотке
- Инфекционные заболевания
- Преэклампсия?
Факторы, сочетающиеся со снижением частоты обострений
- II и III триместры беременности
- Высокие уровни E2, E3 и прогестерона
- Кормление грудью
Изолированное поражение краниальных нервов в дебюте рассеянного склероза
Демиелинизирующее поражение при рассеянном склерозе может вовлекать любой участок белого вещества, однако, наиболее часто, очаги располагаются в перивентрикулярно в больших полушариях.
Несмотря на частую локализацию очагов в веществе ствола головного мозга, изолированное поражение черепных нервов встречается относительно редко.
Редкие формы рассеянного склероза
J. Valk и M.van der Knaap (1989) предложили разделить миелинопатии на наследственные (лейкодистрофии) и приобретенные. Среди последних они выделяют:
- неинфекционно-воспалительные миелинопатии;
- инфекционно-воспалительные;
- токсико-дисметаболические;
- гипоксически-ишемические и
- травматические.
Острый рассеянный склероз
Острый рассеянный склероз (болезнь Марбурга) — редкая форма воспалительной демиелинизации головного мозга с быстрым неуклонным прогрессированием симптомов. Клиника, чаще полисимптомная, указывающая одновременно на поражение больших полушарий, мозжечка и ствола мозга. С течением времени — развитие апатии, снижения активности. Большинство случаев заболевания заканчиваются летально в течение года. По данным МРТ, демиелинизирующее поражение головного мозга представлено множественными бляшками, которые, со временем, «сливаются» в крупные очаги.
Относительное значение для дифференциального диагноза с ОРЭМ играет отсутствие указаний на связь с перенесённой инфекцией и вакцинацией.
Воспалительная псеводотуморозная демиелинизация в большинстве случаев по клиническим и нейровизуализационным характератистикам не отличима от болезни Марбурга, оба состояния также имеют сходство с опухолевым поражением головного мозга.
Характеристики биопсийного материала псевдопухолевой демиелинизации могут соответствовать болезни Марбурга или иметь усреднённые характеристики между ОРЭМ и классическим РС (Giang с соавт. 1992; Kepes 1993), в то время, как классические варианты ОРЭМ отличаются от классических вариантов МС наличием мелких перивенозных демиелинизирующих очагов при ОРЭМ. Результаты биопсии не дают возможностить предсказать возможность дальнейшего развития РС у пациента.
Лечение кортикостероидами малоэффективно. Есть указания на эффект от плазмафереза (Weinshenker 1999,2001).
Диффузный церебральный склероз
Диффузный церебральный склероз (болезнь Шильдера и)
оптиконевромиелит,
Концентрический склероз Бало
Из менее 80 случаев, описанных в литературе, в большинстве развитие заболевания отмечалось у молодых мужчин, преимущественно из стран Азии (Китай, Индия и Турция), что указывает на возможную роль генетических и средовых факторов (Li Y, Xie P, 2009).
Клиническая картина состояния может быть сходной с опухолью головного мозга: головная боль, когнитивные и поведенческие нарушения, гемисиндромы, эпилептические припадки.
Сходство клинико-визуализационных характеристик состояния с опухолью приводит к высокой частоте хирургических вмешательств. В группе из 68 пациентов (Agarwal M, Ulmer J. L. 2018) резекция или биопсия очага проводилась 17 (25%) пациентам.
В настоящее время помимо типичного острого однофазного концентрического склероза Бало (КСБ) описаны также ремиттирующее и первично-прогрессирующее его течение, а также случаи наличия типичных для КСБ очагов на МРТ без каких-либо клинических проявлений. Последний факт пошатнул представления о КСБ, как о заболевании со злокачественным течением.
Очаги обычно локализуются в белом веществе полушарий, реже в зрительном перекрёсте, мозжечке, стволе мозга, спинном мозге.
В анализе ликвора выявляется лимфоцитарный плеоцитоз и повышение содержания белка.
Иногда могут выявлять олигоклональные антитела, однако число олигоклональных полос меньше, чем при типичном РС. Примерно в половине случаев на МРТ характерные для КСБ очаги сочетаются с типичными для РС изменениями. Кроме того, они могут со временем трансформироваться в обычные для РС очаги демиелинизации.
Для лечения заболевания используется инфузия глюкокортикостероидов в высокой дозе.